Dekubitus (Wundliegen)
Wird über einen längeren Zeitraum Druck auf bestimmte Hautstellen ausgeübt, kann Dekubitus entstehen. Dekubitus wird daher auch als Wundliegen bezeichnet....
by Kaz Liste D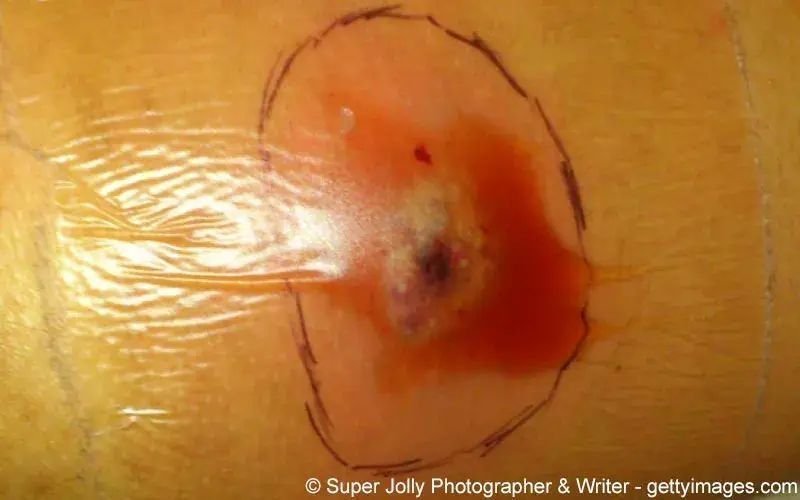
Wird über einen längeren Zeitraum Druck auf bestimmte Hautstellen ausgeübt, kann Dekubitus entstehen. Dekubitus wird daher auch als Wundliegen bezeichnet....
by Kaz Liste DWird über einen längeren Zeitraum Druck auf bestimmte Hautstellen ausgeübt, kann Dekubitus entstehen. Dekubitus wird daher auch als Wundliegen bezeichnet. Häufig betroffen sind Menschen, die sich nur eingeschränkt bewegen können und bettlägerig sind. Mit Hilfe bestimmter Maßnahmen kann einer Erkrankung an Dekubitus vorgebeugt werden.
Wundgeschwüre, Druckgeschwüre
Dekubitus ist die medizinische Bezeichnung für ein Druckgeschwür. Umgangssprachlich wird Dekubitus auch als Wundliegen bezeichnet. Dekubitalgeschwüre entstehen, wenn längere Zeit Druck auf Haut und Gewebe ausgeübt wird. Häufig ist dies bei längerer Bettlägerigkeit oder Unbeweglichkeit der Fall. Durch den Druck werden kleinste Blutgefäße unter der Haut zusammengepresst und der Blutfluss vermindert. Folglich können die betroffenen Hautregionen nicht mehr ausreichend mit Sauerstoff und Nährstoffen versorgt werden. Hält der Druck weiter an, sterben Haut- und Gewebezellen ab, ein Dekubitus entsteht.
Hauptsymptome von Dekubitus sind Hautwunden und Schmerzen. Zudem besteht die Gefahr, dass Krankheitserreger eindringen und sich die Hautdefekte entzünden. Dekubitus ist unterschiedlich stark ausgeprägt. Nach den Leitlinien der Deutschen Gesellschaft für physikalische Medizin und Rehabilitation werden 4 Schwierigkeitsgrade unterschieden.
Dekubitus Grad I: Im ersten Stadium des Dekubitus rötet sich die Haut. Sie bleibt auch dann gerötet, wenn die betroffene Körperregion entlastet wird. Die Haut ist jedoch noch intakt, mitunter ist sie überwärmt und verhärtet.
Dekubitus Grad II:Im zweiten Stadium des Dekubitus kommt es zu oberflächlichen Hautdefekten. Dabei sind Oberhaut und auch Teile der Lederhaut geschädigt. Die oberflächliche Hautschädigung kann als Blase, Abschürfung oder flaches Geschwür sichtbar sein.
Dekubitus Grad III: Im dritten Stadium des Dekubitus kommt es zu tiefer liegenden Hautgeschwüren. Die Ober- und Unterhaut stirbt ab (sogenannte Nekrose) und das Geschwür zeigt sich als tiefe Hautschädigung. Es kann sich bis zu den Muskeln ausweiten, hat diese aber noch nicht durchdrungen.
Dekubitus Grad IV: Im vierten Stadium des Dekubitus sterben alle Hautschichten ab. Zudem breitet sich das Geschwür auf Muskeln, Knochen, Sehnen und Gelenkkapseln aus. Die betroffene Region ist blau-schwarz und der Gewebsdefekt reicht tief in die Haut hinein.
Am häufigsten bilden sich Dekubitalgeschwüre an Körperstellen, die kaum von Muskeln und Fettgewebe geschützt und nach oben bzw. außen gekrümmt sind. Dazu gehören insbesondere Knochenvorsprünge wie in der Kreuzbeinregion, an Knöchel und Fersen, am Rollhügel des Oberschenkelknochens, am Ellenbogen und entlang der Wirbelsäule. Auch Ohrmuscheln und Hinterkopf können von Dekubitus betroffen sein.
Ursache von Dekubitus ist ein langanhaltender Druck auf die Haut. Dadurch werden Blutgefäße abgedrückt und das umliegende Gewebe nicht mehr ausreichend mit Sauerstoff und Nährstoffen versorgt. Hauptsächlich führt langes Liegen zum Dekubitus. Aber auch Hochziehen (beim Lagern) und Rutschen im Bett kann ein Dekubitalgeschwür verursachen. Die dabei wirkenden Scherkräfte verschieben Gewebeschichten übereinander und beschädigen so kleine Blutgefäße. Infolgedessen kommt es wiederum zu Mangeldurchblutung und letztendlich zum Gewebeschwund.
Besonders gefährdet, an Dekubitus zu erkranken, sind bettlägerige und bewegungsunfähige Menschen. Dazu gehören insbesondere Personen mit Lähmungen, im Koma, nach Knochenbrüchen im Gipsverband sowie ältere, verwirrte und schwer kranke Patienten.
Stoffwechselerkrankungen wie Diabetes 1, Diabetes 2 und arterielle Durchblutungsstörungen erhöhen das Dekubitus-Risiko. Starkes Übergewicht (Adipositas) und ein schlechter Ernährung- und Allgemeinzustand (beispielsweise bei Magersucht) erhöhen die Gefahr zusätzlich. Weitere Faktoren, die ein Dekubitalgeschwür begünstigen, sind Abwehrschwäche, Fieber, vermehrtes Schwitzen sowie Harninkontinenz und Stuhlinkontinenz.
Die Diagnose von Dekubitus ist anhand der offenkundigen Hautsymptome und der dazu führenden Begleitumstände leicht zu stellen.
Grundsätzlich gilt: Druckstellen auf der Haut bei bewegungseingeschränkten und bettlägerigen Menschen sollten schnellstmöglich ärztlich untersucht werden. Eine rasche ärztliche Untersuchung ist auch bei entzündlich veränderten oder dunkel verfärbten Hautarealen dringend geboten. Mit Ihrem Arzt können Sie dann über Möglichkeiten zur Behandlung von Dekubitus besprechen.
Die Behandlung von Dekubitus zielt vor allem darauf ab, die Ausbreitung des Geschwürs zu verhindern und den Hautdefekt abheilen zu lassen. Dazu werden spezielle Verbandsmaterialien und Medikamente eingesetzt.
Dekubitalgeschwüre sollten möglichst mit feuchten Verbänden abgedeckt werden. Dies verhindert ein Austrocknen der Wunde und Verkleben der Haut mit der Wundauflage. Geeignet sind dafür sogenannte Hydrokolloid- und Alginatverbände. Diese binden Wundwasser (sogenanntes Wundsekret) in Form von Gel und machen einen selteneren Verbandwechsel erforderlich. Zudem heilen Wunden in einem feuchten Klima nachweislich besser und schneller ab.
Während des Verbandwechsels kann es sinnvoll sein, die Wunde mit speziellen Spüllösungen (zum Beispiel 0,9%ige Natriumchloridlösung, PVP-Iod und Octenidinhydrochlorid) zu spülen.
Alternativ zu den klassischen Verbandmitteln können auch biochirurgische Verfahren (Madentherapie) und silberhaltige Wundauflagen bei Dekubitus probiert werden. Bei der Madentherapie werden Larven einer Fliegenart (meist der Goldfliege) in die Wunde gesetzt. Diese säubern die Wunde und regen die Wundheilung an.
Silberhaltige Wundauflagen sind unterschiedlich aufgebaut. Allen gemeinsam ist die Freisetzung von Silber-Ionen nach Kontakt mit dem Wundsekret. Die Silber-Ionen wirken Krankheitserregern entgegen und eignen sich zur Infektionsvorsorge sowie zur Behandlung von keimbesiedelten Dekubitalgeschwüren.
Abgestorbene Gewebsreste müssen in der Regel chirurgisch entfernt werden. Das kann mit einem Skalpell beim Verbandswechsel oder aber unter Narkose operativ erfolgen. Bei großflächigen Hautdefekten kann eine Hauttransplantation erforderlich sein, um den Gewebsdefekt zu schließen.
Ziel der medikamentösen Behandlung ist in erster Linie die Schmerzlinderung. Bei leichten Schmerzen helfen nicht-opioide Schmerzmittel wie Acetylsalicylsäure, Diclofenac, Indometacin, Naproxen und Metamizol. Bei starken Schmerzen sind opioide Schmerzmittel wie Hydromorphon, Oxycodon, Tramadol und Tilidin besser geeignet.
Bei infektiösen Dekubitalgeschwüren werden Antibiotika eingesetzt. Geeignete Wirkstoffe sind Gentamycin und Framycetin, die direkt auf die Wunde aufgebracht werden können.
Bei allen bewegungseingeschränkten und bettlägerigen Menschen steht die Vorbeugung von Dekubitus an oberster Stelle. Dekubitus zu vermeiden helfen Lagerungsrichtlinien, eine optimierte Hautpflege, eine angepasste Ernährung sowie - wenn möglich - eine frühzeitige Mobilisation. Grundsätzlich ist es ratsam, die Pflege mit dem Arzt (und dem betreuenden Pflegedienst) abzusprechen. In speziellen Wundsprechstunden werden Angehörige und Patienten mit Dekubitus gern und umfassend beraten.
Druckstellen verhindern Sie vor allem, indem Sie bevorzugt betroffene Körperbereiche frei lagern oder abpolstern (insbesondere an Knochenvorsprüngen). Des Weiteren ist eine regelmäßige Umlagerung oder Umsetzung wichtig. Hilfreich ist hierbei ein Plan, auf dem die jeweilige Zeit und Körperlage notiert wird.
Achten Sie darauf, dass keine Falten in Kleidung oder Unterlagen auf die Haut drücken. Schaffelle und Antidekubitus-Felle aus Schurwolle sowie spezielle Antidekubitus-Matratzen sind als Unterlage besonders zu empfehlen.
Katheter- oder Sondenschläuche sollten nicht direkt auf der Haut liegen. Zudem sollten Dekubitus-gefährdete Patienten keine zu enge Kleidung oder Schuhe tragen.
Eine optimierte Hautpflege ist vor allem an von Dekubitus bevorzugten Hautbezirken wichtig. Die Haut sollte sauber, trocken und geschmeidig sein. Zum Pflegen eignen sich pH-neutrale Lotionen oder Salben mit Bepanthen oder Ringelblume. Um die Durchblutung zu verbessern, helfen durchblutungsanregende Massagen an gefährdeten Körperstellen mit intakter Haut. Geeignet sind dafür durchblutungsanregende Flüssigkeiten (zum Beispiel mit Rosmarin oder Pfefferminzöl) oder auch spezielle Stumpf-Pflegemittel.
Ausscheidungen reizen die Haut sehr stark und erhöhen die Dekubitusgefahr. Deshalb ist eine zeitnahe Reinigung und Pflege der Haut insbesondere nach der Ausscheidung von Urin oder Stuhl erforderlich. Auch nach starkem Schwitzen sollte die Haut abgewaschen, Bettwäsche gewechselt und neue Kleidung übergezogen werden.
Um Dekubitus vorzubeugen und die Heilung von Geschwüren zu unterstützen, hilft eine gesunde, frische und abwechslungsreiche Ernährung mit ausreichend Vitaminen und Mineralstoffen. Eine bedarfsgerechte Zufuhr von Nährstoffen, Fett und Eiweiß verhindert eine Mangel- und Unterernährung. Und trinken Sie genügend. Mindestens 1,5 Liter pro Tag sollten es sein.
 P
P
Bei der peripheren Polyneuropathie ist das willkürliche Nervensystem betroffen, die Symptome kommen vor allem an Händen und Füßen vor...